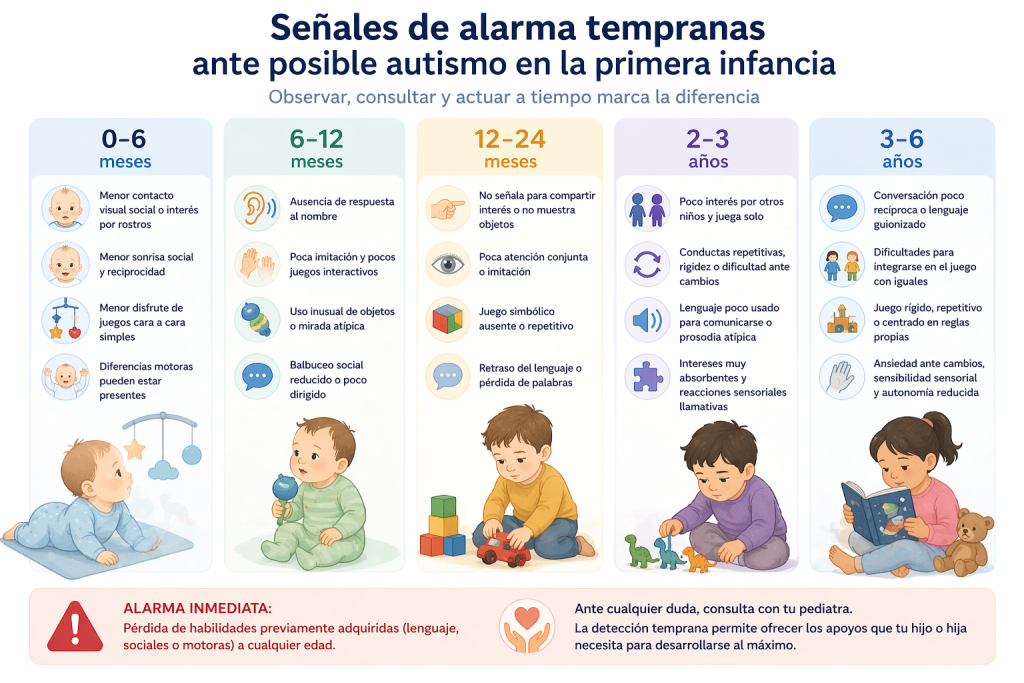
Te invitamos a explorar las referencias citadas a lo largo de este texto, ya que son una valiosa fuente de conocimiento. Ahí hay mucha información interesante que te puede ayudar a entender todo mejor. Cada uno de estos artículos trae consigo ideas y perspectivas que seguro te van a hacer pensar. Así que, ¡no dudes en echarles un vistazo!
American Academy of Pediatrics. (2026). Autism spectrum disorder.
Barbaro, J., Sadka, N., Gilbert, M., Beattie, E., Li, X., Lawson, L. P., Ridgway, L., & Dissanayake, C. (2022). Diagnostic accuracy of the Social Attention and Communication Surveillance–Revised with Preschool tool for early autism detection in very young children. JAMA Network Open, 5(3), e2146415.
Centers for Disease Control and Prevention. (2024, May 16). Signs and symptoms of autism spectrum disorder.
Centers for Disease Control and Prevention. (2025, April 15). Clinical screening for autism spectrum disorder.
Centers for Disease Control and Prevention. (2026). Developmental monitoring and screening; CDC’s developmental milestones; Learn the Signs. Act Early.
Chawarska, K., Macari, S., & Shic, F. (2013). Decreased spontaneous attention to social scenes in 6-month-old infants later diagnosed with autism spectrum disorders. Biological Psychiatry.
Cleary, D. B., Maybery, M. T., Green, C., & Whitehouse, A. J. O. (2023). The first six months of life: A systematic review of early markers associated with later autism. Neuroscience & Biobehavioral Reviews.
Deniz, E., Francis, G., Torgerson, C., & Toseeb, U. (2024). Parent-mediated play-based interventions to improve social communication and language skills of preschool autistic children: A systematic review and meta-analysis. Review Journal of Autism and Developmental Disorders.
GuíaSalud. (2025). Guía de práctica clínica para la atención del trastorno del espectro autista en la infancia en atención primaria. Actualización.
Jones, W., & Klin, A. (2013). Attention to eyes is present but in decline in 2–6 month-olds later diagnosed with autism. Nature.
Lim, Y. H., Licari, M., Spittle, A. J., Watkins, R. E., Zwicker, J. G., Downs, J., & Finlay-Jones, A. (2021). Early motor function of children with autism spectrum disorder: A systematic review. Pediatrics, 147(2), e2020011270.
Magán-Maganto, M., Canal-Bedia, R., Hernández-Fabián, A., Bejarano-Martín, Á., Fernández-Álvarez, C., Martínez-Velarte, M., et al. (2020). Spanish cultural validation of the Modified Checklist for Autism in Toddlers, Revised. Journal of Autism and Developmental Disorders.
National Institute for Health and Care Excellence. (2017). Autism spectrum disorder in under 19s: Recognition, referral and diagnosis (CG128).
Salgado-Cacho, J. M., Moreno-Jiménez, M. P., & de Diego-Otero, Y. (2021). Detection of early warning signs in autism spectrum disorders: A systematic review. Children, 8(2), 164.
Whitehouse, A. J. O., Varcin, K. J., Alvares, G. A., Barbaro, J., Bent, C., Boutrus, M., et al. (2021). Effect of preemptive intervention on developmental outcomes among infants showing early signs of autism: A randomized clinical trial of outcomes to diagnosis. JAMA Pediatrics.
Wieckowski, A. T., White, L. N., & Robins, D. L. (2023). Sensitivity and specificity of the Modified Checklist for Autism in Toddlers (original and revised): A systematic review and meta-analysis. JAMA Pediatrics.
World Health Organization. (2022). Caregiver skills training for families of children with developmental delays or disabilities.